Основные неврологические симптомы и синдромы. Неврологические заболевания: список, симптомы, причины и особенности лечения Нефрологические синдромы
Каждое заболевание НС характеризуется определенными симптомами и синдромами, выявление которых позволяет определить место поражения НС (установить топический диагноз). Под симптомом понимают признак болезни, синдром в неврологии – это совокупность устойчивых симптомов, характеризующихся определенное патологическое состояние нервной системы и объединенных общим их прохождением. При повреждениях или заболеваниях нервной системы у человека возникают нарушения в виде двигательных, чувствительных, координационных, психических, вегетативных и др. расстройств.
Движение - проявление жизнедеятельности обеспечивающее возможность активного взаимодействия как составных частей, так целого организма с окружающей средой. Движение бывает непроизвольным (рефлекторным, бессознательным) и произвольным (сознательным). Главным образованием, обеспечивающим регуляцию произвольных движений, является пирамидная система, которая связывает двигательные центры коры мозга с двигательными ядрами ЧМН и двигательными (мотонейронами) передних рогов спинного мозга в корково-мышечный путь.
Непроизвольные двигательные реакции являются безусловными и возникают в ответ на болевые, звуковые, световые и др. раздражения и растяжения мышц. Произвольные двигательные реакции возникают как результат реализации определенных двигательных программ и осуществляются при сокращении мышц.
Двигательные нарушения проявляются при повреждении в связи между двигательной зоной коры головного мозга (передняя центральная извилина) и мышцами, а также при поражении корково-мышечного пути. При этом, вне зависимости от того, на каком уровне нарушается связь, мышца теряет способность сокращаться и развивается паралич. Паралич - полное отсутствие произвольных движений. Характер паралича зависит от того, какой двигательный - нейрон поврежден - центральный или периферический.
При повреждении центрального (первого) двигательного - нейрона развивается центральный или спастический паралич. Чаще центральный паралич возникает при нарушении мозгового кровообращения и характеризуется:
1) повышением мышечного тонуса (мышечная гипертония или спастика),
2) высокими сухожильными и периостальными рефлексами гиперрефлексия,
3) патологическими разгибательными и сгибательными рефлексами,
4) клонусами - ритмическими, повторными, долго не
затухающими сокращениями какой-либо группы мышц при
определенных приемах вызывания,
5) защитными рефлексами - непроизвольными движениями, выражающимися в сгибании или разгибании парализованной конечности при ее раздражении (укол, охлаждение и т.п.),
6) непроизвольными содружественными движениями в ответ на
целенаправленное или непроизвольное движение - синкинезиями,
7) поражение в области ствола мозга приводит к развитию
альтернирующих синдромов: сочетание патологии ЧМН на стороне патологического очага и спастической гемиплегией на противоположной.
При повреждении периферического (второго; двигательного - нейрона развивается периферический или вялый паралич, который характеризуется:
1) снижением или потерей мышечного тонуса - гипотонией или атонией мышц,
2) нарушением питания мышц - атрофией парализована мышц,
3) гипорефпексией - снижением или арефлексией отсутствием сухожильных рефлексов,
4) нарушением электровозбудимости - реакция перерождения.
При вялом параличе нет не только произвольных, но и рефлекторных движений. Если при вялом параличе нет расстройств чувствительности, то поражены клетки переднего рога спинного мозга, для чего характерны фибриллярные подергивания мышь реакции перерождения и раннее появление атрофии мышц. Для поражения передних спинномозговых корешков характерны фасцикулярные подергиваний мышц, арефлексия и атония мышц в зоне иннервации. Если к двигательным нарушениям добавляется нарушение чувствительности, это означает, что поврежден весь периферический нерв.
Поражение периферического нерва м.б. неполным, тогда больного возникает мышечная слабость. Такое явление частичного нарушения движений - уменьшение объема и силы мышц называется парезом . Парез мышц одной конечности называете монопарезом, двух конечностей – парапарезом, трех – трипарезом, четырех - тетрапарезом. При половинном поражении тела (права рука и правая нога) развивается гемипарез. Локализация очаг поражения обуславливает патологические изменения на различны уровнях: если спинной мозг по своему поперечнику поражен выше шейного утолщения (воспаление, травма, опухоль), то у больного возникает спастическая тетраплегия,
Термин плегия соотносим с понятием паралич и обозначает полное отсутствие сокращений соответствующих мышц. При нерезко нарушенном мышечном тонусе отмечаются явления апраксии невозможность из-за неумения выполнить целенаправленны практические действия по самообслуживанию.
Расстройства движений м.б. выражены и нарушениям координации - атаксиями, которая бывает двух видов: статическая и динамическая. Статическая атаксия - нарушение равновесия при стоянии (в статике), проверяется устойчивостью в пробе Ромберга, динамическая атаксия - нарушение равновесия при несоразмерности двигательного акта (шаткая, неуверенная походка с широко расставленными руками). Атаксия возникает при патологии мозжечка и вестибулярного аппарата. Другие мозжечковые нарушения: нистагм - ритмичные подергивания глазных яблок, чаше при взгляде в стороны; скандированная речь - толчкообразная речь ударениями через определенные интервалы; мимопопадание - промахивание при выполнении целенаправленного движение, адиадохокинез - несогласованные движения рук при их вращении в вытянутом положении (рука отстает на стороне поражения); дисметрия - нарушение амплитуды движений; головокружение; интеционное дрожание - дрожь (тремор) при выполнении точных движений. Двигательные нарушения иногда сопровождаются гиперкинезами непроизвольно возникающими движениями, лишенными физиологического значения. Различные виды гиперкинезов возникают при патологии экстрапирамидной системы.
К гиперкинезам относят:
- судороги - непроизвольные сокращения в виде клонических - быстро чередующихся сокращений мышц и тонических - длительных по периоду сокращений мышц, судороги - результат раздражения коры или ствола головного мозга;
- атетоз - медленные вычурные (червеобразные) сокращения мышц конечностей (чаще пальцев рук и ног), появляются при патологии коры;
- дрожание - непроизвольные ритмические колебательные движения конечностей или головы при поражении мозжечка и подкорковых образований;
- хорея - быстрые беспорядочные движения, похожие на преднамеренное кривлянье, пританцовывание;
- тик - кратковременные однообразные клонические подергивания отдельных мышечных групп (чаще лица);
- лицевой гемиспазм - приступы судорожных подергиваний мышц одной половины лица;
- миоклония - быстрые, молниеносные сокращения отдельных мышечных групп.
Поражения спинного мозга на различных его уровнях наряду с двигательными нарушениями проявляются и чувствительными расстройствами.
Чувствительность - способность организма воспринимать раздражения из окружающей среды или от собственных тканей или органов. Чувствительные рецепторы подразделяются на экстерорецепторы (болевые, температурные, тактильные рецепторы); проприорецепторы (расположенные в мышцах, сухожилиях, связках, суставах), дающие информацию о положении конечностей и туловища в пространстве, степени сокращения мышц; интерорецепторы (расположенные во внутренних органах).
Интероцептивной чувствительностью называют ощущения возникающие при раздражении внутренних органов, стенок сосудов и т.п. Она связана со сферой вегетативной иннервации. Выделяют также специальную чувствительность, возникающую в ответ на раздражение извне органов чувств: зрения, слуха, обоняния, вкуса.
Наиболее частым признаком раздражения чувствительности является боль. Боль - это реальное субъективное ощущение обусловленное наносимым раздражением или патологией в тканях или органах. При поражении нервных волокон, осуществляющих соматическую иннервацию, возникают соматалгии. Такие боли носят постоянный или периодический характер, не сопровождаюта вегетативными проявлениями. При вовлечении в процесс волокон вегетативной чувствительной иннервации, развиваются симпаталгии. Эти боли глубокие, давящие, постоянного или периодического характера, сопровождаются вегетативными реакциями "гусинная" кожа, потоотделение, трофические расстройства. Боль опоясывающего характера или идущая вдоль конечности получил; название корешковой боли. Каузалгия - жгучая боль. Боль может носить местный, проекционный, иррадиирущий, отраженный фантомный, реактивный характер.
Местная боль возникает в области имеющегося болевого раздражения. Проекционная боль - локализация боли не совпадает местом имеющегося раздражения (при ушибе локтевого сустава боль в 4-5 пальцах кисти). Иррадиирущая боль, распространяющаяся с одной ветви раздражаемого нерва на другую. Отраженная боль - проявление болевого раздражения при заболевания внутренних органов. Фантомная боль имеет место у людей перенесших ампутацию, в культе перерезанных нервов. Реактивная боль - боль в ответ на сдавление или натяжение нерва или корешка.
Другие виды нарушения чувствительности: анестезия - полное отсутствие чувствительности; гипостезия - пониженная чувствительность; гиперстезия - повышенная чувствительность, которая большинстве случаев сопровождается болью в зоне иннервации (невралгия). Парестезия - ощущение покалывания, "ползание мурашек", онемения. Дизестезия -извращенное восприятие раздражений, когда тактильное воспринимается как болевое и др. Полиестезия - вид извращения болевой чувствительности, при котором одиночное раздражение воспринимается как множественное. Гемианестезия - потеря чувствительности одной половиной тела, одной конечности - моноанестезия, в области ног и нижней части туловища - параанестезия. Гипестезия - понижение восприятия как всей чувствительности, так и отдельных ее видов. Гиперпатия - состояние, при котором, даже самое небольшое раздражение превышает порог возбудимости и сопровождается болью и длительным последействием. Сенестопатии - разнообразные тягостные, длительно беспокоящие больных ощущения жжения, давления, стягивания и т.п., не имеющие явных органических причин для возникновения. Нарушение одних видов чувствительности при сохранности других, получило название диссоциированных расстройств.
Расстройства чувствительности периферического типа м.б. невральными - нарушение всех видов чувствительности в зоне, снабжаемой пораженным нервом; полиневритическими симметричные расстройства в дистальных отделах конечностей; корешковыми - нарушение всех видов чувствительности в зоне соответствующих дерматомов.
Нервно-психическая деятельность. К ней относят речь, мышление, память, сложные двигательные навыки (праксис), осмысливание разнообразных объектов внешнего мира (гнозия) и др.
Речь - это способность произносить и понимать слова и фразы, осмысливать их, соединяя с определенными понятиями.
Афазия - нарушение речи вследствие поражения корковых _центров анализа и синтеза слов в пределах одного полушария левого у правшей и правого - у левшей. Афазия м.б. сенсорной, моторной, амнестической, тотальной.
Сенсорная афазия заключается в нарушении понимания устной речи вследствие поражения кормового центра звуковых образов слов, но речь сохранена. Этот центр находится в височной области головного мозга. Его поражение приводит и к такому нарушению речевых функций, как чтение.
Моторная афазия - нарушение устной речи вследствие поражения коркового центра речедвигательных автоматизмов, обращенную к нему речь больной понимает. Центр находится а левой лобной доле (у правшей). У таких больных расстраивается также функция письма.
Амнестическая афазия - нарушение способности называть знакомые предметы, при знании их предназначения. Речь таких больных бедна существительными, они забывают названия окружающих вещей, предметов и т.п. Синдром часто сочетается с сенсорной афазией, нарушается слуховая память. Корковый центр находится на стыке височной, затылочной и теменной долей левого полушария (у правшей).
Тотальная афазия - нарушение письма, всех видов речи и ее понимания (возникает при обширных очагах поражения).
Алексия - нарушение чтения и понимания прочитанного из-за поражения центра хранения письменных образов речи. Очаг поражения - в теменной области, сочетается с сенсорной афазией.
Дизартрия - возникает при параличе или парезе артикуляционного аппарата (чаще языка), речь становится неразборчивой, непонятной.
Аграфия - расстройство письма из-за поражения коркового центра двигательных автоматизмов (в лобной области). Сочетается с моторной афазией, затруднением понимания написанного самим больным.
Апраксия - нарушение целенаправленных двигательных навыков вследствие поражения коркового центра сложных действий. Больные не могут застегнуть пуговицы, причесаться, есть ложкой и т.п. Часто нарушается последовательность действий, появляются лишние, ненужные движения (парапраксии) или больной застревает на каком-то движении (персеверация). Апраксия возникает при поражении коры в теменно-височно-затылочной области.
Выделяют моторную, идеаторную и конструктивную апраксию. При моторной апраксии расстроены целенаправленные движения по устному приказу и по подражанию. При идеаторной апраксии - расстройство движений по устному приказу и сохранность действий по подражанию. Конструктивная апраксия - это особый вид нарушения движений, когда больной не в состоянии сконструировать целое из частей, расположить буквы, цифры, отсутствуют пространственные отношения и т.д.
Агнозия - нарушение процессов узнавания при сохранности или небольшом изменении воспринимающей функции органов чувств.
Гнозис тесно связан с памятью. Выделяют следующие виды агнозии:
- зрительная ("душевная слепота") - нарушение узнавания предметов и вещей, при сохранности зрения, очаг поражения в затылочной области;
- слуховая ("душевная глухота") - расстройство узнавания, внешнего мира по характерным звукам (тиканье часов при сохранении слуха, очаг поражения в височной области, сочетается с сенсорной афазией;
- агнозия запахов - нарушение узнавания пахучих веществ по характерному запаху при сохранности обонятельной функции. Очаг локализован в глубинных отделах височной доли;
- агнозия вкуса - потеря способности распознавать знакомые вещества при сохранности вкусовых ощущений, очаг - в центральной извилине;
- астереогноз – не узнавание предметов на ощупь при достаточной сохранности глубокой и поверхностной чувствительности, очаг в теменной доле;
- агнозия частей собственного тела - нарушение схемы тела, путает левую и правую сторону своего тела, ощущает наличие трех ног, четырех рук и т.п, очаг в межтеменной борозде.
Расстройства сознания.
Сознание - высшая форма отражения реальной действительности, представляющая собой совокупность психических процессов человека.
Виды нарушения сознания условно подразделяются на синдромы выключения сознания и синдромы помрачения сознания.
Синдромы выключения сознания: оглушенность ("загруженность") - повышение порога восприятия. Речевой контакт с больным заливается с трудом из-за вялости, заторможенности, дезориентированности, нарушения внимания и т.п. Состояние характерно для опухоли мозга.
Сопор - состояние, при котором больные не реагируют на словесные обращения, неподвижны, хотя при громких повторных обращениях открывают глаза, пытаются произнести слова, но вскоре тают реагировать на любые раздражители. Сохранены безусловные и глубокие рефлексы. Состояние характерно для опухоли, ЧМТ и др. состояний.
Кома - наиболее глубокое включение сознания с отсутствием безусловных и условных рефлексов (за исключением жизненно важных. Состояние комы характерно при ЧМТ, церебральном инсульте, тяжелых интоксикациях, инфекционных заболеваниях.
Синдромы помрачения сознания: делириозный синдром - нарушение ориентированности в собственной личности. Характерны зрительные, слуховые, тактильные галлюцинации. Синдром проявляется при психических заболеваниях (шизофрения), алкогольной интоксикации ("белая горячка").
Сумеречное помрачение сознания - резкое "сужение поля сознания", сумеречное состояние в виде галлюцинаторных проявлений тревоги. страха, злобы и т.п. или автоматические ночные реакции по типу лунатизма.
Транс - кратковременное состояние при котором больной совершает импульсивные целенаправленные действия, о которых в дальнейшем не помнит. Сумеречное состояние и транс характерны для эпилепсии, ЧМТ.
Различные типы расстройства высшей нервной деятельности отмечаются у больных с нарушениями мозгового кровообращения (инсульты), опухолях, абсцессах, интоксикациях, воспалении оболочек мозга и т.д.
Похожая информация.
Полноценная жизнедеятельность человека во многом зависит от здоровья головного мозга и нервной системы. Поэтому болезни, поражающие эти части организма, дают о себе знать посредством явных и порой тяжелых симптомов. Одной из групп таких заболеваний являются неврологические синдромы. Им стоит уделить внимание, поскольку их появление свидетельствует о развитии достаточно опасных трудноизлечимых процессов.
Неврологический синдром
Чтобы понимать, о чем идет речь, нужно разобраться с тем, что такое синдром как таковой. Это определение используется для описания совокупности симптомов, имеющих похожие проявления. Такой термин позволяет сделать постановку диагноза более точной и легкой. Другими словами, термин «синдром» используется для описания группы симптомов, а не одного конкретного.
При этом стоит понимать, что данная терминология не всегда подходит для описания болезни, поскольку последняя может сочетать в себе несколько синдромов. Так что для грамотного определения состояния пациента часто требуется высокая квалификация и опыт.
Ключевые группы
Если изучить основные неврологические синдромы, то можно будет заметить, что некоторые из них похожи, а потому объединяются в определенные категории. Фактически речь идет о трех наиболее распространенных группах:
Вестибулярный синдром. Имеются в виду различные нарушения в работе головного мозга. Симптоматика в данном случае достаточно яркая, поэтому спутать ее с другими проявлениями крайне трудно. В качестве основных симптомов можно определить шаткость и головокружение.
Неврологический синдром, связанный с опорно-двигательным аппаратом. Сюда относятся различные виды слабости мышц и параличей. Чаще всего причиной такой проблемы, как паралич, становится инсульт, хотя привести к подобному состоянию может и полиомиелит.
Болевой синдром. Эта группу можно встретить среди пациентов чаще других. Симптомы этой категории отличаются сильными болезненными ощущениями. В качестве примера есть смысл привести невралгию нерва, вызывающую сильные боли в области спины и головы.
Повышение внутричерепного давления вследствие невралгических расстройств различного типа.
Синдромы в раннем возрасте
Дети, так же, как и взрослые, уязвимы для различных заболеваний. По этой причине врачам приходится сталкиваться с различными синдромами и в случае с пациентами младшей возрастной группы.

Что касается конкретных групп симптомов, то выглядят они следующим образом:
1. Судорожный синдром. Если у ребенка появляются судороги, это может означать факт поражения мозговой ткани с раздражением отдельных участков мозга. В зависимости от возраста такой неврологический синдром может проявляться посредством генерализованных судорог конечностей, глаз и мускулатуры лица. Стоит знать также о том, что непосредственно сами судороги могут быть клоническими и тоническими. Это означает, что они захватывают все тело или же двигаются от одной его части к другой. Подобное состояние иногда сопровождается нарушением дыхания, отхождением стула и мочи или прикусыванием языка.
2. Воздействие Основной причиной такого состояния является быстрое нервно-психическое истощение, ставшее следствием сильных физических или психологических импульсов. Это могут быть болезни, стрессы, различные нагрузки и эмоции. В итоге у детей появляется нарушение способности манипулировать предметами и вести игровую деятельность. Также остается риск возникновения эмоциональной нестабильности. К концу дня симптомы могут ощутимо усиливаться.
3. Проблема Появляется он по причине повышения внутричерепного давления с последующим расширением ликворных пространств черепа вследствие того факта, что в них скапливается чрезмерное количество жидкости. Проявляться подобная группа симптомов может в виде усиленного роста головы, выбухания родничка и гидроцефалии.
4. Данная проблема дает о себе знать посредством таких проявлений, как нарушение сна, эмоциональная неустойчивость и двигательное беспокойство. После осмотра врач может зафиксировать еще снижение порога судорожной готовности, патологические движения и повышение рефлекторной возбудимости.
Синдром хронической усталости: симптомы и лечение
Ключевым симптомом, который свидетельствует о данном заболевании, является рецидивирующая или длящаяся дольше полугода постоянная усталость. Причем речь идет как о физическом истощении, так и о психическом.
Говоря о рецидивирующей форме, стоит отметить следующий факт: она может настолько усиливаться, что будет явно доминировать над сопутствующими симптомами. Проблема здесь кроется в том, что данный синдром нельзя нейтрализовать при помощи отдыха, из-за чего активность больного ощутимо падает во всех сферах его жизни.
Если говорить о симптоматике СХУ более подробно, то нужно выделить следующие проявления:
Боли в мышцах;
После физической активности, которое длится круглые сутки;

Опухшие болезненные лимфатические узлы, подмышечные и шейные особенно;
Боли в области суставов, не сопровождающиеся признаками отеков или воспалительных процессов;
Нарушение концентрации внимания и памяти;
Боль в горле;
Серьезные нарушения сна;
Головные боли.
Синдром хронической усталости, симптомы и лечение которого интересуют многих пациентов,является довольно актуальной проблемой, поэтому у врачей есть достаточно опыта для грамотной диагностики и назначения восстановительных мер. Но в целом лечение сводится к организации полноценного питания, нормализации режима дня, а также использованию минералов и витаминов. От вредных привычек тоже придется отказаться, как и от долгого времяпрепровождения возле телевизора. Вместо этого лучше привыкать к вечерним прогулкам на свежем воздухе.
Касаясь темы комплексного лечения, стоит выделить следующие его составляющие:
Нормализация режима нагрузок и отдыха;
Проведение разгрузочных дней и диетической терапии;
Ароматерапия и массаж;
Устранение различных хронических заболеваний, которые усложняют процесс лечения;
Использование медикаментов, если другие средства не могут нейтрализовать неврологический синдром;
Лечебная физкультура и водные процедуры.
Говоря о лекарственных препаратах, стоит отметить, что при подобной проблеме актуальными являются транквилизаторы, сорбенты, иммуномодуляторы, а при аллергии - антигистаминные средства.
Особенности радиальной нейропатии
Это еще одна форма неврологического синдрома, которая может стать источником серьезных проблем. Суть разрушительного воздействия в данном случае сводится к тому, что вследствие повреждения или защемления лучевого нерва появляются достаточно заметные симптомы в области верхних конечностей. Хорошая новость в том, что подобная проблема не ведет к необратимым последствиям. Это означает, что вся симптоматика может быть нейтрализована.
Причины, по которым развивается радиальная нейропатия, достаточно просты. Речь идет о порезах, переломах, ушибах и других механических повреждениях, в результате которых произошло сдавливание лучевого нерва. Иногда во время травмы сам нерв оказывается не задет, но образующиеся впоследствии рубцы давят на него, и по этой причине происходит нарушение функций. Появление нейропатии такого типа может быть спровоцировано еще и хронической травмой нервного ствола, вызванной постоянным его трением об острый край сухожилия во время продолжительной нагрузки кисти. Чрезмерное давление костылей и жгутов тоже может привести к нарушению работы нерва.

Симптомы радиальной нейропатии достаточно явные: пальцы ладони нельзя нормально согнуть и разогнуть, любые движения кистью, и особенно пальцами, становятся проблематичными. Возникает напряжение мышц, которые сгибают кисть, поскольку мышечные волокна, разгибающие предплечье, растягиваются.
Когда дают о себе знать подобные симптомы, первое, что нужно сделать, - это наложить лонгету на предплечье и область кисти. Для преодоления такой проблемы используются преимущественно консервативные методики: прием витаминов группы В, парафиновые аппликации, метод электростимуляции и массаж. Хирургическое вмешательство для восстановления функций лучевого нерва применяется крайне редко. Ну и конечно, для полноценного восстановления придется пройти комплекс ЛФК.
Прогрессирующая склерозирующая полидистрофия
Данная проблема имеет еще одно название - синдром Альперса. Суть этой болезни сводится к дефициту ферментов энергетического обмена. Симптомы полидистрофии проявляются в очень раннем возрасте, как правило, это 1-2 года.
Вначале появляются генерализованные или а также миоклония, которая достаточно устойчива к противосудорожному лечению. На этом проблемы не заканчиваются. Далее проявляется задержка физического и психомоторного развития, мышечная гипотония, повышение сухожильных рефлексов, спастические парезы, а также потеря навыков, которые были приобретены раннее. Не стоит исключать снижение слуха и зрения, рвоту, летаргию, развитие гепатомегалии, желтуху и даже печеночную недостаточность, которая без своевременного грамотного лечения может привести к летальному исходу.
На данный момент еще не разработана единая система эффективного лечения синдрома Альперса, поэтому врачи работают поэтапно с каждым конкретным симптомом. Излишне говорить, что без помощи медика при таких нарушениях работы головного мозга получить ощутимое улучшение не представляется возможным.
Синдром Шая - Дрейджера
Под этим незнакомым многим названием скрывается достаточно серьезная проблема - мультисистемная атрофия. Такой диагноз ставится в том случае, если у пациента определяется сильное поражение вегетативной нервной системы. По сути, речь идет о достаточно редком заболевании, нарушающем работу а также становится причиной вегетативных расстройств и паркинсонизма.
Полный комплекс причин мультисистемной атрофии врачи пока не могут составить. Но они склонны считать, что подобное нарушение работы мозжечка уходит корнями в генетическое наследие пациента.
Что касается лечения, то для эффективного воздействия на состояние больного нужно сначала убедиться в том, что дело приходится иметь именно с синдромом Шая - Дрейджера, а не с другими заболеваниями, обладающими похожей симптоматикой (болезнь Паркинсона и др.). Суть лечения сводится к нейтрализации симптомов. Полностью преодолеть такие нарушения функций головного мозга медики пока не в состоянии.
Опасность синдрома Брунса
Это еще одна группа симптомов, имеющая самое непосредственное отношение к неврологическим синдромам. Причиной такого состояния является окклюзия ликворопроводящих путей на уровне водопровода мозга или отверстия Мажанди.
Если рассматривать синдром Брунса через призму общей симптоматики, то картина будет следующая: нарушение дыхания и пульса, рвота, головокружение, боли в области головы, потеря сознания, атаксия, сбои в мышечной координации и тремор.

Внимание стоит уделить и глазным симптомам. Это переходящий амавроз, косоглазие, птоз, диплопия, а также понижение чувствительности роговой оболочки. В некоторых случаях фиксируется отек глазного нерва и последующая его атрофия.
В качестве актуального лечения используется дегитрадация, вентрикулопункция, а также различные сердечные и (кофеин, "Кордиамин", "Коргликон"). В зависимости от природы алгоритма развития заболевания может быть показано хирургическое вмешательство.
Энцефалопатия Вернике
Данная проблема из области неврологии является достаточно серьезной. Она может также иметь название «синдром Гайе - Вернике». Фактически речь идет о повреждении гипоталамуса и среднего головного мозга. В качестве причины такого процесса можно определить недостаток тиамина в организме пациента. Стоит отметить, что этот синдром может стать следствием алкоголизма, авитаминоза В1 и полного физического истощения.
К основным симптомам относятся раздражительность, нарушение координации движений, апатия и паралич мышц глаза. Для получения точного диагноза нужно обратиться к врачу-неврологу.
Нейтрализовать воздействие синдрома врачи могут посредством введения больному тиамина на протяжении 5-6 дней. Гипомагниемия при необходимости корректируется приемом оксида или сульфида магния.
Райта синдром
Этот термин используется для определения сочетания акропарестезии с болями в области малой грудной мышцы, а также трофическими расстройствами и побледнением в области пальцев и самой кисти. Такие ощущения возникают, если происходит сдавливание нервных стволов плечевого сплетения и сосудов подмышечной области. Подобные процессы часто являются следствием максимального отведения плеча и натяжения малой грудной мышцы, которая, в свою очередь, прижимает нервы и сосуды.
Синдром Райта определяется по таким симптомам, как бледный оттенок пальцев и кисти, их онемение и признаки отечности. Но ключевым проявлением остается боль в области грудной мышцы и плеча. Часто при сильном отведении плеча в лучевой артерии исчезает пульс.

Лечат синдром только после того, как дифференцируют его от других похожих заболеваний. Когда точный диагноз поставлен, могут использоваться различные физиологические и терапевтические мероприятия. В некоторых случаях актуальной будет операция.
Что стоит знать о синдроме Герстмана?
Суть данного синдрома сводится к совокупному проявлению пальцевой агнозии, алексии, аграфии, аутотопагнозии, а также нарушению право-левой ориентации. В случае распространения патологического процесса на другие части коры головного мозга о себе может дать знать гемианопсия, сенсорная афазия и астереогозия.
Синдром Герстмана напрямую связан с разрушительными процессами в ассоциативной области левой теменной доли головного мозга. В таком состоянии пациент частично перестает узнавать собственное тело. Это проявляется в неспособности отличить правую сторону от левой. Люди с таким синдромом не могут производит простейшие арифметические операции и писать, хотя в остальном их сознание работает нормально.
Воздействие альтернирующих синдромов
Это целый комплекс разрушительных процессов, который может оказать значительное негативное воздействие на организм. Альтернирующие синдромыявляются следствием поражения спинного мозга и одной половины головного мозга. Эти группы симптомов иногда провоцируются черепно-мозговыми травмами или плохим кровообращением в спинном и головном мозге.
Врачи периодически выявляют альтернирующие синдромы следующих разновидностей: смешанные с различной локализацией повреждения, бульбарные, педункулярные и понтинные. При таком обилии видов симптомы могут быть самыми разными: глухота, глазодвигательные и зрачковые расстройства, острая недостаточность потурального контроля, дисгенетические синдромы, обструктивная гидроцефалия и др.

Диагностируют подобные состояния посредством определения точного места локализации очага поражения и его границ.
Что касается лечения, то его организация во многом зависит от конкретной группы симптомов и результатов профессиональной диагностики.
Итоги
Проблема неврологических синдромов беспокоит многих людей, и, к сожалению, далеко не всегда врачи способны полностью нейтрализовать воздействие болезни. По этой причине есть смысл периодически делать профилактическую диагностику состояния головного мозга и нервной системы, дабы определить возможные проблемы на этапе их зарождения.
ГЛАВА 10
НЕВРОЛОГИЧЕСКИЕ СИНДРОМЫ И НЕОТЛОЖНЫЕ НЕВРОЛОГИЧЕСКИЕ ЗАБОЛЕВАНИЯ
10.1 ОСТРЫЕ НАРУШЕНИЯ МОЗГОВОГО КРОВООБРАЩЕНИЯ
ОПРЕДЕЛЕНИЕ
Инсульт - это вызванное патологическим процессом острое нарушение кровообращения в головном или спинном мозге, сопровождающееся развитием стойких симптомов поражения ЦНС. Преходящие нарушения мозгового кровообращения - это такие нарушения церебральной гемодинамики, которые характеризуются внезапностью и кратковременностью дисциркуляторных расстройств в головном мозге, проявляющихся очаговыми и/или общемозговыми симптомами, проходящими в течение 24 часов.
ЭТИОЛОГИЯ И ПАТОГЕНЕЗ.
Основными причинами развития ишемического инсульта (инфаркта мозга) являются крупных артериальных сосудов; заболевания, сопровождающиеся тромботической эмболизацией мозговых артерий (поражение клапанов сердца, СССУ, мерцание предсердий, тромбы в полостях сердца и т.п.), заболевания, характеризующиеся поражением артериол (артериальная гипертензия, артерииты); гематологические заболевания (лейкозы, полицитемия и т.д.).
В патогенезе инфаркта мозга основную роль играет критическое снижение мозгового кровотока вследствие расстройства общей гемодинамики или срыва саморегуляции мозгового кровообращения. Основными причинами внутримозгового кровоизлияния являются артериальная гипертензия, внутричерепная аневризма, церебральная амилоидная ангиопатия, использования антикоагулянтов или тромболитиков.
Субарахноидальные кровоизлияния в основном обусловлены разрывом мешотчатой аневризмы (60% всех случаев), артериовенозной мальформацией (5% всех случаев) и примерно в 30% случаев установить причину не удается.
Геморрагический инсульт развивается в результате разрыва сосуда или как следствие вазомоторных нарушений, приводящих к длительному спазму, парезу или параличу сосудов мозга, что вызывает замедление тока крови и развитие гипоксии мозга.
КЛАССИФИКАЦИЯ.
I. Преходящие нарушения мозгового кровообращения
1. Транзиторные ишемические атаки.
2. Гипертонические церебральные кризы.
II. Острая гипертоническая энцефалопатия.
III. Инсульты
1. Геморрагические
а) паренхиматозные.
б) субарахноидальные.
в) субдуральные и эпидуральные гематомы.
г) сочетанные.
2. Ишемические
КЛИНИЧЕСКАЯ КАРТИНА.
Патогномоничных признаков для того или иного вида острого нарушения мозгового кровообращения не существует.
Для диагностики геморрагического инсульта имеет значение следующее сочетание признаков:
1. Данные в анамнезе, указывающие на высокое артериальное давление и гипертонические церебральные кризы.
2. Острое начало заболевания, чаще днем, во время активной деятельности. Быстрое, прогрессирующее ухудшение состояния пациента.
3. Преобладание в клинической картине очаговых симптомов над общемозговыми, раннее развитие комы.
4. Выраженные вегетативные нарушения: гиперемия или, в особенно тяжелых случаях, бледность лица, потливость, повышение температуры тела и другие симптомы, являющиеся следствием нарушения функций гипоталамуса.
5. Раннее появление симптомов, обусловленных смещением и сдавленном мозгового ствола. При этом кроме нарушения сознания, дыхания и сердечной деятельности отмечаются глазодвигательные расстройства (сужение глазной щели, изменение величины зрачков - в 80% случаев мидриаз на стороне поражения, страбизм, диплопия) нистагм, расстройства мышечного тонуса по типу децеребрационной ригидности и горметонии.
6. Возраст больных - 40-55 лет.
Диагностические признаки, характерные для ишемического инсульта:
1. Указание в анамнезе на ИБС, инфаркт миокарда, мерцательную аритмию и транзиторные ишемические атаки.
2. Менее бурное, чем при геморрагическом инсульте развитие, часто во сне или сразу после сна.
3. Преобладание очаговых симптомов над общемозговыми, относительная устойчивость жизненно важных функций, сохранность сознания.
4. Возраст больных - старше 60 лет.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Недифференцированная терапия на догоспитальном этапе.
1. Больной с острым нарушением мозгового кровообращения при любой форме инсульта должен быть срочно госпитализирован в лежачем положении в сопровождении медицинского работника в неврологическое отделение больницы. Транспортировка осуществляется машиной скорой помощи, на носилках с приподнятым головным концом. Противопоказанием для транспортировки являются грубые нарушения дыхания или сердечно-сосудистой деятельности, предагональное состояние.
2. Нормализация жизненно важных функций - дыхания и сердечно-сосудистой деятельности.
3. Борьба с отеком мозга, направленная на снятие цитотоксического и перифокального отека. Наиболее перспективны в этом отношении кортикостероиды, в частности, дексаметазон, который в 6 раз активнее преднизолона, не вызывает задержки калия. В первые 2-3 дня инсульта дексаметазон назначают в дозе 16-20 мг/сут внутривенно капельно или струйно (по 4 мг каждые 6 часов) с постепенным снижением суточной дозы - 12-8-4 мг. Затем, если позволяет состояние больного, переходят на пероральный прием препарата. Продолжительность приема дексаметазона зависит от тяжести инсульта и выраженности отека головного мозга.
Эффективность кортикостероидов и возможность их назначения при геморрагических инсультах обсуждается до сих пор. При их применении следует помнить о таком противопоказании, как высокое АД. Однако многие авторы считают их назначение возможным и в этом случае, если в клинических симптомах преобладают явления отека мозга.
4. Вторая группа препаратов, к сожалению, очень редко используемая для снятия отека мозга - это осмотические диуретики. Некоторые авторы считают, что осмотические диуретики более эффективны, чем кортикостероиды. Используется маннитол в дозе 0,5-1 г/кг внутривенно капельно в виде 10-20% р-ра, приготовленного ex tempore на физиологическом растворе или 5% глюкозе. Максимальная разовая доза препарата - 3 г/кг. Однако при его применении следует помнить о таком неприятном феномене, как “симптом отдачи”, то есть повышение внутричерепного давления в среднем на 30-40% от исходного через 45 мин - 2 часа после введения препарата. С этим побочным эффектом можно бороться, во-первых, дробным введением препарата, разбивая суточную дозу на 2-3 приема, или, во-вторых, вводить между приемами маннитола, салуретики, например фуросемид в дозе 40 мг внутривенно струйно или в/м на физиологическом растворе. Применение только салуретиков (фуросемида и других), особенно при ишемическом характере инсульта, считается нецелесообразным. Эти препараты вызывают потерю электролитов с мочой, не оказывая значимого снижения внутричерепного давления. Кроме того, салуретики ухудшают микроциркуляцию и нарушают реологические свойства крови, что в свою очередь может способствовать дальнейшему развитию отека мозга.
Кроме маннитола из осмодиуретиков можно использовать глицерин, который не обладает “симптомом” отдачи и умеренно действует на системное артериальное давление. Применяется препарат внутривенно капельно в виде 10% р-ра следующего состава (глицерин - 30,0; аскорбинат натрия - 20,0; физиологический раствор - 250,0) в количестве 400-800 мл/сут в течение первых 2-3 дней заболевания. Возможно применение препарата перорально - по 1 г/кг каждые 6 часов.
5. Поскольку неврологический дефицит, возникающий после геморрагических инсультов связан не с самим кровозлиянием, а с ангиоспазмом и ишемией вокруг него, целесообразно применять препараты улучшающие кровоснабжение головного мозга. Предложен специальный препарат, улучшающий мозговое кровообращение - нимотоп (нимодипин), о котором будет сказано ниже. При его отсутствии можно использовать следующие лекарственные средства:
а) эуфиллин 2,4% р-р 10 мл внутривенно струйно или капельно на физиологическом растворе (препарат несовместим с растворами глюкозы!).
б) кавинтон (не ранее чем через 4-5 дней от начала геморрагического инсульта) - в дозе 1-2 мл (10-20 мг) внутривенно капельно на физиологическом р-ре.
6. Купирование рвоты - нейролептики, например по 0,4 - 1 мл 0,5% в/м или метоклопрамид (церукал, реглан) по 10 мг в/м.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Применение таких препаратов как хлористый кальций, викасол или аскорбиновая кислота для остановки кровотечения при геморрагических инсультах бессмысленно, так как они начинают действовать только через несколько суток.
2. Применение оксибутирата натрия и реланиума в качестве антигипоксантов при ишемическом инсульте возможно лишь при полной уверенности в характере инсульта, так как они могут стушевать картину заболевания.
10.4 ГОЛОВНАЯ БОЛЬ
Наиболее часто встречаются мигрень, головные боли напряжения и пучковая головная боль.
Мигрень
ОПРЕДЕЛЕНИЕ.
Мигрень - это пароксизмальные состояния, проявляющиеся приступами интенсивной головной боли пульсирующего характера, периодически повторяющиеся, локализующиеся чаще всего в одной половине головы, преимущественно в лобно-височно-теменной области, сопровождающиеся в большинстве случаев тошнотой, иногда рвотой, непереносимостью яркого света, громких звуков, сонливостью и вялостью после приступа.
По классификации выделяют классическую мигрень (мигрень с аурой) и простую (мигрень без ауры).
Аура - предшествующие мигрени различные сенсорные или двигательные нарушения. Различают офтальмическую ауру - гомонимные зрительные нарушения в виде зигзагов, искр, сочетающихся с мерцающим спиралеподобным контуром; гемипарестетическую ауру - парестезии или ощущение онемения, возникающие локально и распространяющиеся медленно на половину тела; паралитическая аура - в виде односторонней слабости в конечностях; афатическая аура - в виде речевых нарушений.
Осложнение мигрени - мигренозный статус - приступы мигрени, следующие один за другим в течение нескольких дней, интенсивная боль часто сочетается с непрекращающейся тошнотой и рвотой.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Все лекарственные средства оказываются тем эффективнее, чем раньше начато лечение. При классической мигрени - на стадии появлении ауры, при простой мигрени - от момента появления головной боли. На высоте приступа большинство медикаментозных средств малоэффективно.
2. Многим больным с редкими приступами мигрени помогают ненаркотические анальгетики и нестероидные противовоспалительные: ацетилсалициловая кислота по 500 мг в таблетках или в виде более быстродействующей шипучей формы; парацетамол по 1000 мг; комбинированные препараты - седальгин, спазмовералгин - по 1-2 таблетке. Нередко эти препараты пациенты принимают еще до приезда бригады скорой помощи.
Основная терапия при развернутом приступе:
1. Наиболее эффективным препаратом для купирования приступов мигрени как в ранней, так и развернутой их стадии является суматриптан, который вводится подкожно или перорально. Обычная доза для подкожного введения 6 мг. При необходимости ее вводят повторно через 1 час (суммарная доза не должна превышать 12 мг/сут). Иногда используют более высокие дозы. Персонально по 100 мг; максимальная суточная доза 300 мг с интервалом не менее 2-х часов.
2. Достаточно эффективным средством также являются препараты спорыньи (эрготамин), как в виде монотерапии, так и в сочетании с анальгетиками, седативными и противорвотными средствами. Для лечения мигренозного приступа назначают эрготамина гидротартрат по 1 мг перорально (при необходимости можно повторять каждые 30 минут, но не более 5 таблеток за приступ) или комбинированный препарат кафергот (эрготамин - 1 мг + кофеин 100 мг) по 1-2 таблетки, при необходимости повторять, но также не более 5 таблеток за приступ. Если из-за тошноты или рвоты больной не может применять эрготамин внутрь его вводят парентерально: 0,5-1 мл 0,05% р-ра внутривенно или в/м. Для парентерального применения можно использовать дигидрированный алкалоид спорыньи - дигидроэрготамин по 1 мг п/к, в/м или в/в (предварительно для уменьшения тошноты вводят церукал (метоклопрамид) (5 мг) либо дипразин (25 мг). Если головная боль не прекращается в течение 30 минут, то вводят еще 0,5 мг дигидроэрготамина.
3. В качестве дополнительной терапии для уменьшения тошноты и рвоты, которая может быть вызвана как самим приступом, так и приемом эрготамина, назначают нейролептики, такие как прохлорперазин (компазин) по 5-10 мг в/м, галоперидол по 0,4-1,0 мл 0,5% в/м; метоклопрамид по 10 мг в/м.
4. Поскольку приступы мигрени прекращаются при засыпании, назначают снотворные и седативные средства: реланиум в/м или в/в по 2 мл 0,5% р-ра в/м или флуразепам перорально по 15-60 мг.
5. При тяжелых приступах головной боли и неэффективности вазоконстрикторов (препаратов эрготамина, суматриптана) и угрозе развития мигренозного статуса можно применять наркотические анальгетики кодеин (по 30-60 мг) или морфин (4-8 мг), каждые 3-4 часа.
6. При развитии мигренозного статуса больных необходимо госпитализировать с поддержанием сна в течение нескольких часов или даже дней. Показано внутривенно капельное введение кортикостероидов - преднизолон 30-90 мг; дегидратационная терапия (фуросемид по 40 мг внутривенно); 20 мл 40% р-ра глюкозы внутривенно струйно.
АЛГОРИТМ ДЕЙСТВИЙ ПРИ МИГРЕНИ
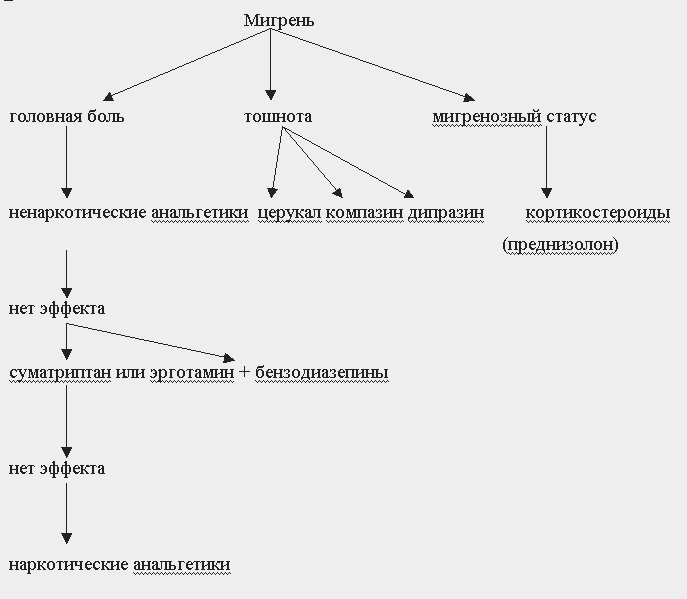
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. При мигрени и особенно при пучковой головной боли противопоказано введение сосудорасширяющих средств (никотиновая кислота, эуфиллин), так как они могут провоцировать развитие нового приступа и ухудшать течение настоящего.
2. Ненаркотические анальгетики при пучковой головной боли неэффективны.
3. Введение такого препарата как но-шпа бесполезно при всех видах головной боли.
Пучковая (кластерная) головная боль (болезнь Хортона)
ОПРЕДЕЛЕНИЕ.
Приступообразные интенсивные головные боли в области глазного яблока и в периорбитальной зоне, протекающие в виде серий (пучков), сопровождающиеся вегетативными проявлениями в лице на стороне боли - покраснение глаза, заложенность одной половины носа; психомоторным возбуждением и, в отличие от мигрени, поражающие преимущественно мужчин. Отсутствие ауры и кратковременность боли усложняют борьбу с приступом.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
Основная терапия приступа:
1. Суматриптан по 6 мг п/к обычно купирует приступ в любой его стадии.
2. При отсутствии суматриптана иногда приступ удается оборвать немедленным приемом препаратов эрготамина или внутривенным введением дигидроэрготамина (дозировку см. выше).
Дополнительная терапия при неэффективности вышеназванных средств.
3. Метисергид 4-8 мг/сут перорально.
4. При неэффективности или плохой переносимости метисергида назначают карбонат лития по 300 мг 3-4 раза в сутки.
5. Иногда приступ можно купировать закапыванием в нос 1 мл 4% лидокаина.
6. Есть данные, что ингаляции кислорода в течение 10 мин со скоростью 7 л/мин устраняют головную боль примерно в 80% случаев.
7. При неэффективности других методов купирования приступа можно применить кортикостероиды (например, преднизолон по 30-90 мг внутривенно капельно).
8. При неэффективности вышеперечисленных методов лечения возможно применение наркотических анальгетиков (например, кодеин по 30-60 мг, каждые 3-4 часа).
АЛГОРИТМ ДЕЙСТВИЙ ПРИ БОЛЕЗНИ ХОРТОНА

Головные боли напряжения
Эта форма имеет наибольшую распространенность среди других форм головной боли. Боль носит мучительный ноющий характер, захватывает всю голову по типу “шлема”, “каски”, “обруча”, иногда сопровождается чувством тошноты, головокружения. Страдающие описанными головными болями, как правило, имеют и другие признаки эмоциональных нарушений: повышенная раздражительность, сниженное настроение, быстрая утомляемость, плохой сон, выраженные вегетативные нарушения и т. п. Боли могут длиться от нескольких часов до 7-15 дней - эпизодическая форма головной боли напряжения (ГБН), или до года и более - хроническая форма ГБН.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Важнейшее условие успеха - доверие больного. Иногда для существенного уменьшения головной боли достаточно лишь убедить его в отсутствии опасной болезни, развеяв его страхи о возможной опухоли или ином поражении мозга.
2. Иногда при ГБН помогают аспирин или парацетамол (дозировку см. выше), но наиболее эффективным средством являются трициклические антидепрессанты, например амитриптилин по 20 мг (2 мл) в/м или перорально по 1 таблетке (25 мг/сут) с постепенным увеличением дозы до 75-100 мг/сут. Положительный эффект амитриптилина при ГБН обусловлен его анксиолитическим, тимолептическим и выраженным седативным эффектом.
3. В более редких случаях, когда преобладают тревожность и мышечное напряжение рекомендуется сочетание бензодиазепинов, например, диазепама (5-30 мг/сут в/м или п/о) с аспирином или парацетамолом.
Основные дифференциально-диагностические признаки мигрени, пучковой головной боли и головной боли напряжения.
|
Признак |
Болезнь Хортона |
Мигрень |
ГБН |
|
Локализация |
Всегда односторонняя, боли в периорбитальной области |
Односторонняя, в ряде случаев двусторонняя |
Двусторонняя, преимущественно в лобной и затылочной области |
|
Характер |
острый, непереносимый |
пульсирующий |
ноющий по типу “шлема”, “каски” |
|
Возраст начала болезни |
20-50 |
10-40 |
20-40 |
|
Встречаемость |
90% мужчин |
65-70% женщин |
88% у женщин |
|
Возникновение атак |
Ежедневно в течение нескольких недель или месяцев |
Интермиттирующее течение с различной частотой (обычно 1-8 раз в месяц) |
|
|
Сезонность |
Как правило весной или осенью |
Не отмечается |
Не отмечается |
|
Число атак |
1-6 в день |
1-8 в месяц |
|
|
Продолжительность боли |
10 мин - 3 часа |
4-48 часов |
от нескольких часов до 13 месяцев |
|
Продром |
Отсутствует |
Наблюдается в 25-30% случаев |
Отсутствует |
|
Тошнота, рвота |
Редко |
Часто |
Редко |
|
Фото/фонофобия |
Редко |
Часто |
Часто |
|
Слезотечение |
Часто |
Нечасто |
Нечасто |
|
Заложенность носа |
Часто |
Отсутствует |
Отсутствует |
|
Птоз |
Нередко |
Редко |
Отсутствует |
|
Полиурия |
Нехарактерна |
Нередко |
Отсутствует |
|
Мышечно-тонический синдром (в мышцах шеи и головы) |
Нехарактерен |
Редко |
Характерен |
|
Эмоционально-личностные нарушения |
Психомоторное возбуждение в момент приступа |
Редко |
Часто - депрессивное или тревожное состояние |
|
Семейный характер |
Редко |
Часто |
Редко |
|
Миоз |
Часто |
Отсутствует |
Отсутствует |
10.5 ВЕГЕТАТИВНЫЕ КРИЗЫ
ОПРЕДЕЛЕНИЕ.
Симпатико-адреналовый криз характеризуются неприятными ощущениями в области грудной клетки и головы, подъемом АД, тахикардией до 120-140 уд./мин, ознобом, похолоданием и онемением конечностей, бледностью кожных покровов, мидриазом, экзофтальмом, ощущением страха, тревоги, сухостью во рту. Завершается приступ полиурией с выделением светлой мочи.
Вагоинсулярный криз проявляется головокружением, ощущением удушья, тошнотой, снижением АД, иногда брадикардией, экстрасистолией, покраснением лица, гипергидрозом, слюнотечением, желудочно-кишечными дискинезиями.
Чаще, однако, вегетативные кризы носят смешанный характер, когда признаки симпатической и парасимпатической активации возникают одновременно или следуют один за другим. В зарубежных исследованиях эти состояния обозначают как “панические атаки”.
ДИАГНОСТИЧЕСКИЕ КРИТЕРИИ ПАНИЧЕСКИХ АТАК
(1980, Американская ассоциация психиатров)
1. Вегетативные симптомы (сердцебиение, кардиалгии, чувство нехватки воздуха, потливость, чувство жара и холода).
2. Когнитивные (деперсонализация - психопатологическое расстройство самосознания с субъективным чувством отчуждения собственной личности (собственных мыслей, эмоций, действий) осознаваемое и болезненно переживаемое самим больным и т. п.).
3. Аффективные (страхи).
ОСОБЕННОСТИ КЛИНИКИ ПАНИЧЕСКИХ АТАК
o в приступах - полисистемность.
o эмоционально-аффективный феномен (страх смерти, кардиофобия и т. п.).
o пароксизмальный характер - спонтанное возникновение приступа в течение короткого времени (10 минут).
o функционально-неврологический феномен (ком в горле, нарушения речи, зрения, слуха, судороги, утрата сознания, слабость в левой половине тела, тошнота, рвота, абдоминальный дискомфорт).
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Лечение как симпатоадреналового, так и вагоинсулярного кризов следует начинать с внутримышечного или внутривенного введения 2 мл 0,5 р-ра реланиума или в/м введения 10-20 мг амитриптилина (при наличии у пациента депрессивного фона).
2. Дополнительно при симпатоадреналовой направленности криза применяют β-блокаторы - пропранолол (анаприлин, обзидан) (40-120 мг/сут) сублингвально или перорально или альфа-адреноблокаторы - пирроксан 1-2 мл 1% р-ра в/м или перорально по 30-90 мг/сут. При вагоинсулярном кризе - платифиллин 1-2 мл 0,2% р-ра п/к.
3. Панические атаки требуют наблюдения и лечения у психоневролога с назначением курсов высокопотенцированных бензодиазепинов - альпразолама, клоназепама; трициклических антидепрессантов - амитриптилина, имипрамина; препаратов нормализующих тонус вегетативной нервной системы.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
1. Введение ненаркотических анальгетиков и но-шпы при вегетативных кризах неэффективно.
2. Антигистаминные препараты, такие как супрастин, димедрол не дают заметного эффекта и могут быть использованы только при отсутствии бензодиазепинов и трициклических антидепрессантов.
10.6 ВЕРТЕБРОГЕННЫЙ БОЛЕВОЙ СИНДРОМ
Вертеброгенный болевой синдром обусловлен грыжами межпозвонковых дисков, остехондрозом, спондилезом позвоночника и миофасциальными болями.
Грыжа межпозвонкового диска - это выпячивание пульпозного ядра и части фиброзного кольца в позвоночный канал или межпозвоночное отверстие. Выпячивание чаще всего происходит в заднем или заднебоковом направлении. Обычно она представляет собой сплошное образование, сохраняющее связь с телом диска, но иногда ее фрагменты прорывают заднюю продольную связку и выпадают в позвоночный канал.
Клиническая картина грыж дисков в поясничном отделе проявляется болью в поясничном отделе позвоночника. Обычно она бывает ноющей и постепенно нарастающей, реже острой. Боль иррадиирует в ягодицу и по задней поверхности бедра и голени. Кроме того могут наблюдаться парестезии (онемение, ползание мурашек), снижение, снижение или утрата рефлексов в зоне пораженного корешка. Болевой синдром усиливается при подъеме тяжестей, кашле, чихании.
При грыжах дисков в шейном отделе возникают боли в задней шейной области иррадиирующие в руку. Также могут наблюдаться парестезии, расстройства чувствительности и выпадение рефлексов в зоне пораженного корешка.
Клиническая картина при грыжах в диска в грудном отделе аналогична вышесказанному. Но нужно помнить о том, что боли в грудном отделе позвоночника могут имитировать стенокардию, плевральную боль и боли при заболевании органов брюшной полости.
Симптомы при остеохондрозе и спондилезе обычно такие же, как при грыжах дисков, соответствующих отделов позвоночника, но болевой синдром менее интенсивен.
Миофасциальные боли могут быть одним из симптомов при остеохондрозе и грыжах дисков либо самостоятельным заболеванием, возникшим без дегенеративных изменений в позвоночнике.
СХЕМА НАЗНАЧЕНИЯ ПРЕПАРАТОВ
1. Строгий постельный режим 3-5 дней.
2. Щит под матрац, удобное положение в постели.
3. Назначение нестероидных противовоспалительных средств - диклофенак 3,0 (75 мг) в/м или перорально 50-150 мг, разделенных на 2-3 приема. Максимальная суточная доза - 150 мг. Вместо нестероидных противоспалительных средств возможно также использование ненаркотических анальгетиков, например анальгина 50% - 2,0 в/м.
4. Миорелаксирующие средства - реланиум 0,5% 2 мл в/м или пероральные миорелаксанты: сирдалуд по 2 мг 2-3 раза в день или баклофен по 5 мг 2-3 раза в день.
5. При выраженном болевом синдроме применяют трициклические антидепрессанты - амитриптилин 2 мл в/м или перорально 25 мг по следующей схеме 1/4 таблетки утром, 1/4 днем, 1/2 на ночь.
6. Неотложное хирургическое лечение в специализированных нейрохирургических стационарах показано в случае сдавления срединной грыжей диска конского хвоста с развитием парапареза, снижения чувствительности в ногах и нарушения функции тазовых органов.
7. При неэффективности консервативного лечения грыж дисков в течение 3-4 месяцев показано плановое оперативное лечение.
СТАНДАРТНЫЕ ОШИБКИ ТЕРАПИИ
Назначение спазмолитиков (но-шпа, баралгин) при вертеброгенных болевых синдромах малоэффективно.
Многие люди страдают повышенной раздраженностью, непроизвольной усталостью и систематическими болями. Это первый признак неврологического заболевания.
Неврологическое заболевание – это нарушение работы нервной системы, которое имеет хронический характер. Чаще всего к ним склонны люди, перенесшие серьезные физические или духовные травы.
Реже заболевание носит наследственный характер. При этом может проявлятся через одно или даже несколько поколений. Расстройства неврологического характера следует различать на:
- детские;
- взрослые
- врожденные;
- приобретенные.
Прежде, чем описывать неврологические симптомы необходимо разграничить два понятия синдром и болезнь. Неврологические заболевания сопровождаются различными синдромами.
Отличие синдрома от болезни
Синдром является совокупностью схожих симптомов. Понятие синдром иначе называют симтомокомплекс.
Болезнь – понятие боле обширное и емкое. Неврологические болезни – это общая совокупность проявлений, синдромов и отдельных заболеваний нервной системы. Болезнь может сопровождаться несколькими синдромами. Неврологические заболевания делятся на 2 группы. Первые поражают центральную нервную систему, вторые – периферическую.
Неврологические симптомы
Симптом – это проявление болезни. Неврологические заболевания имеют схожие признаки, поэтому самостоятельно ставить диагноз нецелесообразно. Определить неврологическое заболевание можно по таким симптомам:
- Мигрень,
- Нервный тик,
- Нарушение речи и мышления,
- Рассеянность,
- Бессилие,
- Скрежет зубами,
- Мышечная и суставная боль,
- Постоянное утомление,
- Боль в области поясницы,
- Обморок,
- Шум в ушах,
- Судороги,
- Онемение конечностей,
- Проблемы со сном.
Эти симптомы свидетельствуют о том, что у человека неврологическое заболевание.
Неврологические синдромы
Неврологическая синдромология имеет неоднородный характер. Разделить на большие группы ее нельзя. Можно дать описание актуальных комплексов синдромов, которые чаще проявляются у людей.
- Маниакально – депрессивный психоз (проявляется в систематически возникающих депрессивных и маниакальных фазах, разделенных светлыми промежутками).
- Психоз (расстройство восприятия реальности, ненормальность, странность в поведении человека).
- Синдром хронической усталости (характеризуется длительной усталостью, не проходящей даже после продолжительного отдыха.
- Нарколепсия (расстройство сна).
- Олигофрения (умственная отсталость).
- Эпилепсия (повторно проявляющиеся припадки, сопровождающиеся выключением или внесением изменений в сознание, мышечными сокращениями, нарушением чувствительных, эмоциональных и вегетативных функций).
- Глубокое оглушение.
- Кома (выключение сознания, сопровождающееся выключением условных и безусловных рефлексов).
- Расстройства сознания (обмороки).
- Резкое помрачение сознания, дезориентация в пространстве, амнезия, частичная потеря памяти.
- Нарушение речи.
- Дизартрия (расстройство артикуляции).
- Слабоумие.
- Патологическое похудание (анорексия, булимия).
- Снижение / утрата обоняния.
- Галлюцинации.
- Расстройства движения глаз и изменения зрачков.
- Паралич и другие изменения лицевых мышц.
- Патологические слуховые феномены.
- Вестибулярное головокружение и нарушение равновесия.
Парез - невралгическое заболевание, которое включает в себя аномалии функционирования мышечных тканей. Для того чтобы выявить степень развития данной патологии и других отклонений, проводятся различные обследования, одно из которых - проба Барре. Зачем делаются пробы? Проба Барре в неврологии проводится врачом для оценки слабости мышц конечностей. Выявляются такие патологии, как парез и гемипарез,...
242 0
Капмтокормией называют наклон туловища вперед, который пациент просто не способен контролировать. Любая попытка выровняться заканчивается ощущением сопротивления со стороны мускулатуры. Такие больные напоминают пизанскую башню. Этот термин использовал еще в 1837 г. В. Brodiе. Он происходит от двух греческих слов: «согнуть», «ствол». Когда туловище больного непроизвольно наклоняется вперед, позвоночник...
182 0
Из-за неправильного или несвоевременного питания человек сталкивается с ощущением небольшого головокружения. Причиной этого состояния является так называемый демпинг-синдром, аллергические реакции и другие проблемы. В статье пойдет речь об основных симптомах, стадиях и возможных последствиях данной патологии. Описание проблемы Как правило, после приема пищи человек чувствует себя хорошо. У...
657 0

